リハビリコラム
知っておきたい! 転倒の原因とその対策
こんにちは!
アルコネクト代表の市川です!
今回のテーマは『転倒』です。
厚生労働省の調査によれば、骨折・転倒は、
介護が必要となった原因の上位を占めます。
転倒の主な原因は・・・
①転倒した経験がある (転倒歴)
②転倒恐怖感
③認知機能低下
④バランス低下
⑤フレイル などが考えられています。
※フレイルとは・・・
年齢を重ね、心身機能が低下した状態
さらに高齢の方では・・・
①経済的状況
②聴覚障害
③視覚障害
④社会活動の減少
⑤身体活動量の低下
⑥うつ病 なども影響があるとされます。
転倒には、実に様々な背景があることが
わかります。
今回は『転倒恐怖感』に焦点を当て、
話を進めたいと思います。
転倒恐怖感とは、その言葉の通り
『転びそうで怖い』ことです。
厄介なのは転倒の要因になるだけでなく、
生活の質(QOL)にまで影響があることです。
ではどうしたら転倒恐怖感を減らせるのか?
その1つが『運動』です!
kunarらによると・・・
太極拳・ヨガ、歩行練習・バランス練習、
筋力トレーニングなどを行うことによって、
転倒恐怖感を減らせると報告されています。
Kpらによると・・・
Otago exercise program(OEP)と
体幹トレーニングを行うことで、
バランスや転倒恐怖感を改善できたと
報告しています。
ちなみにOEPとは・・・
①ウォームアップ
②筋トレ
③バランス練習
④歩行練習
この4つからなる運動プログラムです。
つまり、運動を行うと身体機能を高め、
転倒恐怖感を減らせることがわかります。
しかし・・・
運動直後は効果がみられるものの、
時間の経過によってその効果は、
徐々に薄れることもわかっています。
運動によって転倒恐怖感を少なくすることが
できない場合もあります。
Ambrensらによれば・・・
エクサゲームを行うことで、バランス能力は
改善したものの、転倒恐怖感は少なく
できなかったとしています。
※エクサゲームとは・・・
テレビゲームを用いて行う運動のことです。
このことを踏まえると・・・
単に運動を行えば良いというわけではない
ことがわかります。
・どんな運動を行うのか?
・運動を続けること
・転倒リスクの要因を分析(評価)すること
この3点はポイントなのかなと思います。
冒頭でお話しましたとおり、
転倒する原因は1つだけではありません。
低リスク・中リスク・高リスクと分け、
それぞれで対策を変える必要があるのでは?
と考えています。
健康教室・介護予防教室などの取り組みの
重要性が周知されるとともに、社会全体で、
『転倒予防』に取り組んでいくことが
必要なのではないでしょうか。
転倒予防のコラムはこちら>>
本コラムが、少しでも皆さまの
お役に立てましたら幸いです。
最後までお読みいただき
ありがとうございました。
(執筆日:2024年4月4日)
(更新日:2024年8月30日)
(執筆者:市川 貴章)
【参考文献】
1)Kendrick et al.Exercise for reducing fear of falling inolderpeople living in the community. Cochrane Database Syst Rev.
Nov 28 2014;(11):CD009848.doi:10.1002/14651858.CD009848.pub2
2)厚生労働省 国民生活基礎調査(令和元年)(2022年3月20日閲覧)
3)厚生労働省 我が国の人口について(2022年3月20日閲覧)
4)Mehta, Jignasa et al. “Visual risk factors for falls in older adults: a case-control study.” BMC geriatrics vol. 22,1 134. 17 Feb. 2022, doi:10.1186/s12877-022-02784-3
5)Jaatinen R, Luukkaala T, Hongisto MT, Kujala MA, Nuotio MS. Factors associated with and 1-year outcomes of fear of falling in a geriatric post-hip fracture assessment.
Aging Clin Exp Res. 2022 Sep;34(9):2107-2116. doi: 10.1007/s40520-022-02159-z. Epub 2022 Jun 21. PMID: 35727456; PMCID: PMC9464161.
6)Kumar, Arun et al. “Exercise for reducing fear of falling in older people living in the community: Cochrane systematic review and meta-analysis.
” Age and ageing vol. 45,3 (2016): 345-52. doi:10.1093/ageing/afw036
7)Kp, Nimmi et al. “Comparison of effects of Otago exercise program vs gaze stability exercise on balance and fear of fall in older adults: A randomized trial.
” Medicine vol. 103,23 (2024): e38345. doi:10.1097/MD.0000000000038345
8)Ambrens, Meghan et al. “Effect of eHealth-delivered exercise programmes on balance in people aged 65 years and over living in the community:
a systematic review and meta-analysis of randomised controlled trials.” BMJ open vol. 12,6 e051377. 10 Jun. 2022, doi:10.1136/bmjopen-2021-051377
どうしたら良いの?転倒予防
こんにちは!
アルコネクトの代表市川です!
国内で1,213 万人が転倒し、
そのおよそ5%に骨折がみられると
日本理学療法士協会の発行する冊子
(理学療法ハンドブック18転倒予防)に
書かれています。
転倒を起こしやすい原因は、
・転倒歴(転倒したことがある)
・転倒恐怖感
・認知機能低下
・バランス低下
・フレイルなどが考えられています。
※フレイルとは年齢を重ねることによって
心身機能が低下した状態のことです。
転倒恐怖感の詳細はこちら
知っておきたい! 転倒の原因とその対策>>
人工関節置換術の受けた患者さんの
13.1%は転倒し、その原因として
転倒歴の影響が大きいとされています。
さらに身体機能低下している高齢者
(虚弱高齢者)の場合は、転倒恐怖感が高く、
転倒した経験や転倒回数が多いことで、
さらに恐怖感が増すと言われています。
この転倒恐怖感、厄介なのが転倒の
要因だけでなく、生活の質(QOL)まで
影響があることです。
転倒に対する不安を紐解いていくと、
転倒恐怖感や自己効力感(転ばない自信)、
バランス能力などと関係がある
(弱い相関)とも言われています。
転倒を減らすための方法として、
・運動
・薬物療法
・環境整備
・心理社会的な介入などがあります。
それらを組み合わせて効果を
検証している論文もあります。
今回は、この中でも運動に
焦点を当てたいと思います。
運動による転倒予防に関する報告は様々です。
・転倒予防の効果があるものの、その効果は
介入直後に限定され、長期的にみると
効果がみられない。
・身体機能向上が見られるものの、
転倒予防には至らなかった。
・認知機能低下がある場合は、
転倒リスク軽減や歩行能力向上が得られたが、
転倒数や転倒率は変化が見られなかった。
集団アプローチでの介入では、
エビデンスが非常に低いと判断され、
効果がいまいちと思われます。
以上のように運動による転倒予防効果は
まだまだ実証されておらず、
効果があったとしても限定的です。
ただ否定的な意見だけではありません。
ニュージーランドで開発された
オタゴ運動プログラム(通称OEP)を
実施することで、バランス能力や歩行速度、
転倒への自己効力感(転ばない自信)が
向上すると言われています。
また転倒恐怖感に対する介入として、
TVゲームを用いた運動や身体活動量を
増やすことで(座っている時間を減らす)
改善がみられるとしています。
一方で、パーキンソン病の患者さんに対して
The Johns Hopkins Fall Risk Assessment Tool
( JHFRAT)スケールのスコアを用いて、転倒に
関して低リスク・中等度リスク・高リスクと
分類し、その状況に合わせた対応(転倒予防)が
提案されています。
研究間で報告が異なるのは、転倒に関する
リスクの層別化が図られていないことや、
転倒に要因が多岐に渡ることが
影響しているのではと思います。
転倒率が高いと判断された場合には、
(転倒率が低いと判断された場合に比較して)
運動の効果が得られることからも、
層別化した上で、予防策も合せなくては
ならないということかも知れません。
ある程度スクリーニングをかけた上で、
個別で対応しなければならないのか、
集団アプローチで対応可能のかを見極めることも
大切なのかなと考えています。
本コラムが少しでも皆さまの
お役に立てましたら幸いです。
最後までお読みいただき
ありがとうございました。
参考文献】
1)Yang, Z-C et al.
“Frailty Is a Risk Factor for Falls inthe Older
Adults: A Systematic Review and Meta-Analysis.
” The journal of nutrition, health & aging
vol. 27,6 (2023): 487-595.
doi:10.1007/s12603-023-1935-8
2)Li, Ying et al. “Risk factors for falls
among community-dwelling older adults:
A systematic review and meta-analysis.”
Frontiers in medicine vol. 9 1019094. 6
Jan. 2023, doi:10.3389/fmed.2022.1019094
3)Liu, Yang et al. “A systematic review
and meta-analysis of fall incidence and
risk factors in elderly patients after
total joint arthroplasty.” Medicine vol. 99,50
(2020): e23664. doi:10.1097/
MD.0000000000023664
4)Schoene, Daniel et al.
“A systematic review on the influence
of fear of falling on quality of life in older people:
is there a role for falls?.” Clinical interventions
in aging vol. 14 701-719. 24 Apr. 2019,
doi:10.2147/CIA.S197857
5)Payette, Marie-Christine et al.
“Fall-Related Psychological Concerns and
Anxiety among Community-Dwelling
Older Adults: Systematic Review and
Meta-Analysis.” PloS one vol. 11,4
e0152848. 4 Apr. 2016, doi:10.1371
/journal.pone.0152848
6)Kumar, Arun et al.
“Exercise for reducing fear of falling
in older people living in the community:
Cochrane systematic review and meta-analysis.
” Age and ageing vol. 45,3 (2016): 345-52.
doi:10.1093/ageing/afw036
7)Hager, Anne-Gabrielle Mittaz et al.
“Partially supervised exercise programmes
for fall prevention improve physical
performance of older people at risk of falling:
a three-armed multi-centre randomised
controlled trial.” BMC geriatrics vol. 24,1 311.
3 Apr. 2024, doi:10.1186/s12877-024-04927-0
8)Racey, M et al.
“Fall prevention in community-dwelling
adults with mild to moderate cognitive
impairment: a systematic review and
meta-analysis.” BMC geriatrics
vol. 21,1 689. 10 Dec. 2021,
doi:10.1186/s12877-021-02641-9
9)Lewis, Sharon R et al.
“Population-based interventions
for preventing falls and fall-related
injuries in older people.”
The Cochrane database of systematic
reviews vol. 1,1 CD013789. 5 Jan. 2024,
doi:10.1002/14651858.CD013789.pub2
10)Yang, Yi et al.
“The impact of Otago exercise
programme on the prevention of
falls in older adult: A systematic review.
” Frontiers in public health vol. 10 953593.
20 Oct. 2022, doi:10.3389/fpubh.2022.953593
11)Zahedian-Nasab, Noorolla et al.
“Effect of virtual reality exercises on
balance and fall in elderly people
with fall risk: a randomized controlled trial.
” BMC geriatrics vol. 21,1 509. 25 Sep.
2021, doi:10.1186/s12877-021-02462-w
12)Liu, Wen-Yi et al.
“Systematic review for the prevention
and management of falls and fear of f
alling in patients with Parkinson's disease.
” Brain and behavior vol. 12,8 (2022):
e2690. doi:10.1002/brb3.2690
かかとを上げる運動って本当に大事なの?
アルコネクト代表
市川です!
歩行時の歩行速度を向上するためには
”推進力”が影響し、重要な役割を果すのが
「Trailing Limb Angle(TLA)」です。
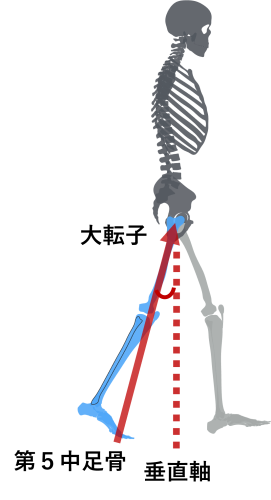
TLAとは・・・
大転子から第5中足骨頭へのベクトルと
垂直軸のなす角度と定義され、
この角度が大きいほど、
推進力が大きいと言われています。
さらに脳卒中の患者さんでは、
マヒ側の推進力と連続歩行距離(持久力)に
関係があるとも言われており、歩行の
リハビリテーションにおいて重要なテーマと
言えるかと思います。
推進力を考えたときに、
TLAとセットで大切なのが
足関節底屈(つま先を下げる)です。
TLAと足関節底屈との関係性をみると、
歩行速度を上げていくときに、影響が
大きいのがTLAとされています。
(TLA:足関節モーメント=3~4:1)
しかし、足関節底屈は歩行速度や
歩幅の変動との関係があるとも言われ、
TLAと比べて関与が小さいとはいえ、
重要な役割を果します。
足関節底屈筋力を筋力低下させた
シミュレーションでは、60%ほど
低下させると歩行に変化がみられた
としています。
つまり足関節底屈が十分に
発揮できない状態では、歩き方まで
影響があるということです。
では、足関節底屈の筋力を鍛えれば
推進力が上がるのか?
答えはノーです。
脳卒中患者さんのマヒ側の推進力は、
歩行速度と関連があったものの、
なんと足関節底屈筋力とは関係性が
低かったと言われています。
ポイントになるのが、
セントラルドライブです。
セントラルドライブは、
最大随意筋力(自ら出せる最大限の力)に
電気で補助して、限界を引き出した
ときの力です。
この力(セントラルドライブ)と
マヒ側の推進力には関係性があると
言われており、セントラルドライブが
大きい方が、推進力が高い傾向が
あったとしています。
筋トレに効果がないわけではありません。
筋トレを行うと、足関節底屈の筋力が向上・
歩行速度も上がります。
しかし力を調節に注目した
フォーストレーニングを行うことで、
歩行速度だけでなく歩幅の変動が
減少したとしています。
筋トレではみられなかった歩行の
質的な部分に効果がみられたのです。
ちなみにフォーストレーニングでは、
筋力向上はみられませんでした。
以上を踏まえると、ベースアップとして
筋トレを実施しつつ、歩き方の修正や
筋肉を使い方を練習する必要が
あるのかも知れません。
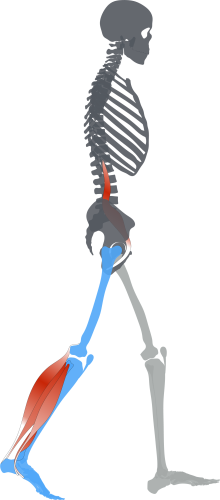
さらに歩行時の推進力は、腓腹筋・
ヒラメ筋・大腿四頭筋・そして大殿筋が
重要な役割をします。
さらに機能的な歩行を考えると中殿筋の
働きも見逃せませんし、歩行練習も大切です。
歩行速度向上には推進力が関係しながらも、
推進力が高い=歩行速度が速いということが
成り立たない場合があります。
少しややこしいですよね。
脳卒中患者さんでは、推進力は低くくても
非マヒ側(マヒの影響がない側)で頑張り、
歩行速度が速いことがあります。
特に、歩行速度が速くすればするほど
非マヒ側の頑張りが増したとされています。
練習場面では、その点に注意が
必要なのかなと思っています。
こちらの動画は、かかと挙げの練習を
行っているところです。
私が注意しているポイントは2点です。
①体幹や股関節など足関節以外の
アライメントが整っているか?
(悪い姿勢になっていないか)
②挙げる高さ・速度を変化させる
本コラムが少しでも皆さまの
お役に立てましたら幸いです。
最後までお読みいただき
ありがとうございました。
参考文献】
1)Roelker, Sarah A et al.
“Paretic propulsion as a measure of walking
performance and functional motor recovery
post-stroke: A review.” Gait & posture
vol. 68 (2019): 6-14. doi:10.1016/j.
gaitpost.2018.10.027
2)Awad, Louis N et al. “Paretic Propulsion
and Trailing Limb Angle Are Key Determinants
of Long-Distance Walking Function After Stroke.
” Neurorehabilitation and neural repair
vol. 29,6 (2015): 499-508.
doi:10.1177/1545968314554625
3)Hsiao, HaoYuan et al.
“Mechanisms to increase propulsive force
for individuals poststroke.” Journal of
neuroengineering and rehabilitation
vol. 12 40. 18 Apr. 2015,
doi:10.1186/s12984-015-0030-8
4)Waterval, N F J et al. “Validation of forward
simulations to predict the effects of bilateral
plantarflexor weakness on gait.” Gait & posture
vol. 87 (2021): 33-42. doi:10.1016/j.
gaitpost.2021.04.020
5)Chung, Chul-Min et al.
“Determination of the Predictors with
the Greatest Influence on Walking in the Elderly.
” Medicina (Kaunas, Lithuania)
vol. 58,11 1640. 13 Nov. 2022,
doi:10.3390/medicina58111640
6)Awad, Louis N et al.
“Central Drive to the Paretic Ankle Plantarflexors
Affects the Relationship Between Propulsion
and Walking Speed After Stroke.” Journal of
neurologic physical therapy : JNPT
vol. 44,1 (2020): 42-48. doi:10.1097/
NPT.0000000000000299
どうすれば良いの? 歩行時の骨盤後退に対するアプローチの考え方
アルコネクト代表
市川です!
脳卒中患者さんの歩行を観察していると、
マヒ側のお尻が後ろへ引ける様子が
見られることがあります。
お尻が引けることを骨盤後退と
言うことがあります。
リハビリの担当者から指摘されるけれど、
どうすれば良いのか困っている方は
多いのではないでしょうか??
本谷らの報告では、骨盤後退は
①膝が曲がること
②内側ホイップ
(つま先を中心に踵が内側へクルっと動く)
③外旋歩行
(足を出す時につま先が外を向く)
この3つが関連するとも言われています。
私の経験としては、反対に膝が伸び切って
しまう(過伸展)の方も多いのかなと
感じています。
原因がはっきりしなければ、対処療法に
留まり、なかなか改善しないこともあります。
どういうことかと言うと、
例えば骨盤後退がみられるとします。
その原因は・・・
①支える力が足りない?
②股関節が固い?
③足関節が固い?
④痛みがある?
⑤感覚障害がある?など
考えられます。
その中でもどうしてそうなっているのか、
支える力が足りないのはなぜか?
股関節が固いのはなぜか?というように
掘り下げていく必要があります。
私の肌感としては、原因は1つであることは
少ない印象です。
動画は当施設で行っているリハビリの一部です。
骨盤自体の動きを引き出しています。
ポイントは・・・
①胸郭が骨盤の動きに対して安定している
②肩甲骨の位置が適切であること
③下側の下肢に力が入りすぎていない
などです。
利用者さんによって、練習の設定を微妙に
変えています。
本コラムが少しでも皆さまの
お役に立てましたら幸いです。
最後までお読みいただき
ありがとうございました。
参考文献】
1)Motoya R et al.
Classification of abnormal gait patterns of poststroke
hemiplegic patients in principal component analysis.
Jpn J Compr Rehabil Sci 2021; 12: 70‐77
やり方で効果が違う!? スクワットの正しい方法とは?
アルコネクト代表
市川です!
足を鍛える運動として知られている
スクワットですが、調べてみると
いろいろな方法があって何が
正しいのかわからないですよね
実は今月はじめ、Rachelらの論文
"スクワットの生体力学的レビュー"が
公表されました。
論文には、スクワットの知見から
現場の応用まで書かれており、
とても参考になりました。
論文を読み、私が特に大切だと
思った3つのポイントを
お話したいと思います。
①腰の伸び具合
②体幹と脛骨(すねの骨)の傾斜
③両足の広さ
順を追って説明したいと思います!
① 腰の伸び具合
体を曲げたままで行うと、腰への負担が
増えると言われています。
腰の痛めないためにも、伸ばすように
意識するのがポイントです。
(伸ばしすぎにも注意です。)
② 体幹と脛骨(すねの骨)の傾斜
体幹と脛骨(すねの骨)の傾斜を
一致させると股関節伸展筋(おしり)と
膝関節伸展筋(太ももの前側)を
バランスよく鍛えることができます。
ちなみに傾斜が
体幹>脛骨であれば股関節伸展筋(おしり)
脛骨>体幹であれば膝関節伸展筋
(太ももの前側)が働きやすいと言われています。
鍛える筋肉を絞りたい場合や、傷害の
二次予防を考える場合は、分けて
行った方が良いときもあります。
③ 両足の広さ
両足の幅は、肩幅よりも少し
広めがおすすめです!
広めにすることで大殿筋(おしり)や
内転筋群(内もも)が働きやすくなると
言われているからです。
※もう一つ挙げるとすれば「速度」です。
実は脳卒中患者さんの場合、速度にも
注意しましょうという論文があります。
膝が痛いのか?
膝の靭帯を損傷しているのか?
症状や疾患に合わせて、スクワットの
方法を変えることで、実施時のリスクを
抑えることができます。
当施設で行っているリハビリ場面です。
股関節の運動を意識するために、
サポートを行いながら実施している場面です。
スクワットは筋力をつけるイメージが
ありますが、脳卒中の患者さんの歩行で
みられる膝の過伸展に対しても、効果が
期待できるとGeerarsらによって
報告されています
本コラムが少しでも皆さまの
お役に立てましたら幸いです。
最後までお読みいただき
ありがとうございました。
参考文献】
1)Straub, Rachel K, and Christopher M Powers.
“A Biomechanical Review of the Squat Exercise:
Implications for Clinical Practice.” International
journal of sports physical therapy
vol. 19,4 490-501. 1 Apr. 2024,
doi:10.26603/001c.94600
2)Geerars, Marieke et al.
“Treatment of knee hyperextension
in post-stroke gait. A systematic review.
” Gait & posture vol. 91 (2022): 137-148.
doi:10.1016/j.gaitpost.2021.08.016